RMN: secuencias y calidad de estudio
RMN: mayor número de secuencias no significa mejor calidad de estudio.
Nos interesa hoy destacar una cuestión inherente a la realización de estudios de resonancia magnética nuclear que, a menudo, lleva a confusiones varias. Los estudios de resonancia magnética se realizan a través de diferentes secuencias (T1, T2, STIR, GRE, etcétera) que se efectúan en diferentes planos (coronal, sagital, axial, planos oblicuos). Existe una tendencia a creer que cuanto mayor sea el número de secuencias que realicemos, mejor será la calidad del estudio, o mejores diagnósticos podremos hacer, aunque esta premisa no sea cierta.
Para cada estudio tenemos, los médicos y los técnicos que trabajamos en las consolas, un tiempo limitado desde que el paciente ingresa hasta que sale de la sala de resonancia magnética. En este tiempo el paciente deberá vestirse, completar algunos formularios y responder una serie de preguntas como parte del interrogatorio que nos orientará luego en la realización del informe. Luego, tenemos un tiempo determinado y, usualmente, breve (que va de unos quince a unos cuarenta minutos dependiendo de en qué país y en qué medio sanitario nos encontremos) para llevar al paciente hasta la camilla del resonador, posicionarlo de manera adecuada y realizar el estudio. Este estudio tiene a su vez distintos pasos: ingreso de los datos del paciente, selección del protocolo, realización de las secuencias de planificación y luego programación de las secuencias definitivas. En el medio, deberemos estar atentos a que las secuencias salgan con la calidad debida, sin movimiento, y que el paciente se encuentre bien.
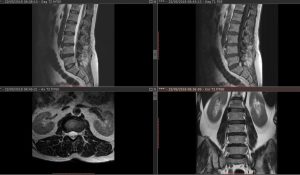
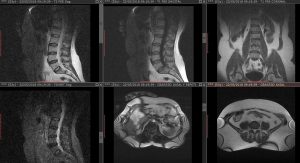
Aquí es donde llegamos a la cuestión que más nos interesa: ¿qué secuencias realizaremos? Somos de la tendencia de pensar que necesitamos secuencias de buena calidad más que un número elevado de secuencias. Tomemos un ejemplo simple de un estudio que se realiza con altísima frecuencia en la mayoría de los resonadores, que es el de columna lumbar. Nos hacen falta secuencias coronal, axial y sagital, al menos una de cada plano; además que en las secuencias se vean bien los discos intervertebrales y que podamos definir con precisión el compromiso de los neuroforámenes, por lo tanto preferimos una secuencia T2 de buena calidad que varias secuencias distintas. En general, con sagitales T1 y T2, coronal STIR y axial T2 el estudio queda completo. Luego hemos de revisarlo a fin de ver que secuencias específicas necesita ese caso en particular, de ser necesario agregar alguna o agregar secuencias para estudiar una lesión determinada. En definitiva, hemos obtenido un estudio óptimo con sólo cuatro secuencias de buena calidad donde podamos ver lo que nos resulta necesario.
Solemos ver estudios donde existen muchas secuencias pero en ninguna de ellas vemos con precisión los discos o los agujeros de conjunción, por lo tanto, aunque las secuencias sean numerosas no podremos realizar los diagnósticos adecuados. Entonces el número de secuencias y la calidad del estudio no son parámetros que se acompañen necesariamente. Por lo tanto: mayor número de secuencias no es mejor calidad de estudio.
El punto importante será hacer un trabajo bueno en la preparación de los protocolos, lo que nos ahorrará luego mucho tiempo y nos permitirá hacer buenos estudios. Aquí es donde los médicos, los técnicos y los informáticos deben trabajar juntos para obtener los protocolos más optimizados posibles, a partir de ahí todo lo necesario estará disponible para aplicarlo de manera ágil en el momento preciso. Las secuencias de buena calidad son de un gran valor y aquí necesitamos de los especialistas en informática que conozcan el equipo en el que desarrollamos las secuencias. Este trabajo conjunto es esencial.
Por otro lado, hemos de pensar que para el paciente es un momento traumático el hecho de estar acostados en el resonador, los ruidos de las secuencias son molestos para ellos y el dolor y la incomodidad deben ser reducidos al mínimo posible en el tiempo para que sea lo menos traumático posible.
Entonces, lo mejor sería que hiciéramos estudios con menor número de secuencias, de mayor calidad, que aporten más al diagnóstico y que impliquen un menor sufrimiento del paciente. Tengamos esto en cuenta a la hora de hacer los estudios y generar los protocolos.
En los ejemplos a continuación vemos un estudio de columna lumbar que tiene cuatro secuencias de buena calidad y otro que tiene seis secuencias de menor calidad (independientemente de que se trate de equipos diferentes); si el tiempo que se emplea en hacer esas seis secuencias se hubiese empleado en hacer otras de mejor calidad tendríamos resultados de mejor valor diagnóstico.